Entenda a Ciência por Trás dessa Condição Cardíaca Potencialmente Letal
As taquicardias ventriculares (TV) representam um dos desafios mais complexos e urgentes no campo da cardiologia. Essa arritmia cardíaca, que origina-se nos ventrículos – as câmaras inferiores do coração -, pode não apenas comprometer a função cardíaca, mas também ser um precursor de eventos fatais se não for adequadamente diagnosticada e tratada. Este artigo visa aprofundar a compreensão sobre as taquicardias ventriculares, destacando sua importância e as estratégias de manejo atuais baseadas em evidências científicas.
O Que São Taquicardias Ventriculares?
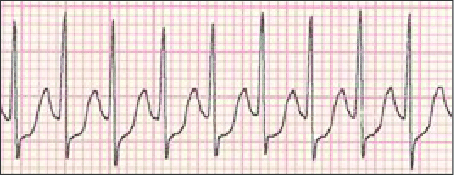
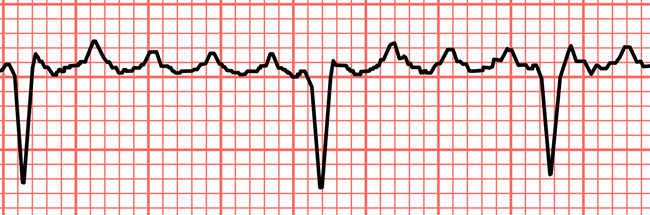
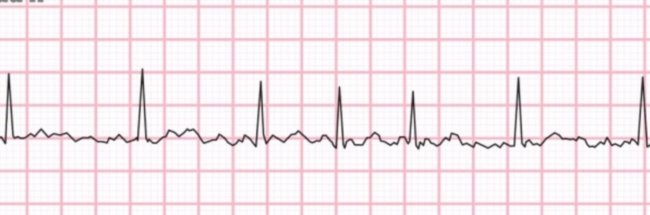
A TV é caracterizada por uma sequência rápida de batimentos cardíacos originários dos ventrículos, com uma frequência que pode exceder 100 batimentos por minuto. Diferente dos ritmos cardíacos normais, iniciados pelo nó sinoatrial, a TV pode reduzir drasticamente a eficácia com que o coração bombeia sangue para o corpo, podendo resultar em hipoperfusão de órgãos vitais e, em casos graves, em morte súbita cardíaca.
Fisiopatologia da Taquicardia Ventricular
A gênese da TV é frequentemente associada a condições subjacentes que afetam a estrutura ou a função cardíaca, como cardiopatia isquêmica, miocardiopatias e alterações eletrolíticas. A compreensão desses mecanismos é crucial para o desenvolvimento de terapias eficazes, focando não apenas no tratamento dos sintomas, mas também nas causas subjacentes da arritmia.
Sinais e Sintomas: Quando Procurar Ajuda
Os sinais de alerta da TV podem variar, incluindo palpitações, tontura, síncope (desmaios), falta de ar e dor no peito. A presença destes sintomas, especialmente em indivíduos com histórico de doença cardíaca, exige avaliação médica imediata. O diagnóstico precoce e a intervenção podem ser decisivos para o prognóstico do paciente.
Estratégias de Diagnóstico e Tratamento
O diagnóstico de TV é confirmado por meio do eletrocardiograma (ECG), que fornece informações vitais sobre a atividade elétrica do coração. Dependendo da causa e da estabilidade do paciente, o tratamento pode variar desde a administração de medicamentos antiarrítmicos até procedimentos invasivos, como a ablação por cateter ou a implantação de um desfibrilador cardioversor implantável (DCI) para prevenir a morte súbita.
Prevenção e Perspectivas Futuras
A prevenção da TV concentra-se no manejo eficaz das condições cardíacas subjacentes e na modificação de fatores de risco, como hipertensão, diabetes e estilo de vida sedentário. Pesquisas atuais estão focadas na identificação de marcadores genéticos e moleculares para estratificar o risco e personalizar o tratamento, prometendo uma era de terapias mais direcionadas e eficientes.
A conscientização sobre os sinais de alerta e a busca por atendimento médico especializado são fundamentais para mitigar os riscos associados à TV. À medida que a ciência avança, a esperança é que tratamentos mais inovadores e menos invasivos se tornem disponíveis, melhorando significativamente a qualidade de vida dos pacientes com essa condição desafiadora.